
Pacjent w wieku 28 lat trafił do nas z powodu zaburzeń świadomości. Jest podsypiający i splątany, oddycha głęboko i szybko, około 30 razy na minutę. Glukometr w badaniu pokazał przekroczenie górnej granicy oznaczenia glukozy. Pacjent choruje na cukrzycę typu I, więc wysunęliśmy podejrzenie kwasicy ketonowej. W oznaczonej gazometrii żylnej pH = 6,87. Co dalej?
Komentarz
Kwasica ketonowa to częste i groźne powikłanie cukrzycy typu I. Prowadzi do niej niedobór insuliny, co skutkuje nadmierną produkcją ciał ketonowych i w konsekwencji kwasicą metaboliczną. Pacjenci, gdy już do nas trafiają, są często w ciężkim stanie z zaburzeniami świadomości i znacznymi zaburzeniami metabolicznymi, a mimo tego są to chorzy z dużym potencjałem na dobry efekt i nawet w przypadku znacznej kwasicy zwykle udaje się wyprowadzić pacjenta na prostą.
Ocena pacjenta
Pacjenci z kwasicą ketonową często bywają splątani lub podsypiający, dlatego warto zacząć od oceny świadomości pacjenta i monitorować ją w trakcie leczenia. Postępująca kwasica objawia się często przyspieszonym oddechem. Wynika to z chęci kompensacji kwasicy metabolicznej zasadowicą oddechową i jest to bardzo pożądane zjawisko. Warto policzyć, jaka jest częstość oddechów oraz ocenić, czy oddech ma prawidłową objętość. Niestety pogłębiony, szybki oddech wymaga zwiększonej pracy mięśni i konsumpcji energii. Alarmującym stanem jest moment wyczerpywania się sił pacjenta i spadek objętości i liczby oddechów (niewynikający z prawidłowo prowadzonej terapii i wyleczenia kwasicy).
Badania
Zleć badania laboratoryjne – powinny się w nich znaleźć:
- gazometria (może być włośniczkowa czy żylna – z powodzeniem ocenisz w niej wszystkie zaburzenia),
- glikemia,
- poziomy elektrolitów,
- obecność ketonów, we krwi lub moczu,
- dodatkowo warto ocenić kreatyninę, morfologię i poziom markerów zapalnych.
Leczenie
Insulina
Insulina jest podstawą leczenia kwasicy ketonowej i jedynym lekiem, który działa przyczynowo. Należy tutaj podkreślić jedną rzecz – nie podajemy insuliny po to, by obniżać poziom glukozy! Zadaniem insuliny jest zatrzymanie produkcji ketonów i stymulacja ich usuwania i to jest powód, dla którego ten lek jest tak ważny. Insulina oczywiście działa hipoglikemizująco, ale jest to działanie dodatkowe, można nawet powiedzieć – uboczne. Sama glukoza we krwi ma niewielką szkodliwość, nawet w dużych stężeniach. Nieporównywalnie bardziej szkodliwe jest duże stężenie ketonów. Dlatego nie bójmy się podawać insuliny dużo, a jeśli glikemia spada zbyt szybko lub osiągnie poziom niższy niż 250 mg/dL, podajmy pacjentowi glukozę, by kontynuować terapię.
Dawkowanie insuliny:
- Bolus na start – 0,1j/kg mc.
- Następnie stała podaż w pompie – 0,1j / kg mc. / godzinę.
- Kontrola glikemii początkowo co 30-60 min i dostosowanie przepływu tak, by glikemia spadała nie szybciej niż 100 mg/dL/h (celujemy w 50-70 mg/dL/h).
Polskie wytyczne sugerują dostosowywanie dawki insuliny do spadku glikemii. Pomimo tego, że spadek stężenia glukozy nie jest naszym głównym celem, to jednak takie monitorowanie terapii jest najłatwiejsze do zastosowania. Gdyby jednak kwasica się nie poprawiała, rozważ, czy nie podajesz zbyt mało insuliny.
Co ciekawe, zaczynanie insulinoterapii od bolusa nie ma mocnych dowodów naukowych. Wydaje się, że nie ma to kluczowego znaczenia i nie wszędzie na świecie jest to zalecane.
Różnice u dzieci – nie podajemy początkowego bolusa insuliny: podajemy wlew ciągły, ale dopiero po godzinie od rozpoczęcia płynoterapii. Sama płynoterapia ma działanie hipoglikemizujące.
Płynoterapia
Pacjenci z hiperglikemią zwykle mają niedobór wody w ciele. Dotyczy to także pacjentów z kwasicą ketonową, a niedobór płynów często jest bardzo duży. Dlatego kolejnym aspektem terapii jest odpowiednia, intensywna płynoterapia.
Podawaj krystaloidy:
- W pierwszej godzinie 1000 ml iv.
- W kolejnych czterech godzinach 500 ml/h iv.
- W kolejnych godzinach 250 ml/h iv.
Zagadką dla nas są zalecenia dotyczące wyboru płynu do terapii. Polskie wytyczne (a także większość świata) opisuje 0,9% NaCl jako pierwszorzutowy krystaloid. Dziwi nas to o tyle, że tzw. sól fizjologiczna sama w sobie ma tendencje do powodowania hiperchloremicznej kwasicy metabolicznej i zaburza odbudowę zasad w surowicy.
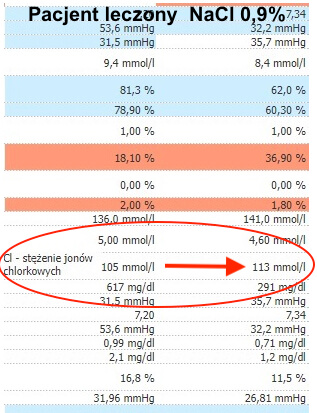
Czy można w takim razie użyć zbilansowanych krystaloidów (PWE)? Można!
Nie wykazano efektów ubocznych ich stosowania w kwasicy ketonowej. Dodatkowo dostępne w Polsce PWE zawierają w składzie jabłczany i octany, które metabolizowane są przez nasz organizm ze zużyciem jonów H+, co daje potencjał do poprawy metabolicznej. Dlatego my stosujemy głównie zbilansowane płyny wieloelektrolitowe, uzyskując dobre efekty, poprawę stanu oraz efektywne odbudowywanie zasad przez pacjentów. Niestety niewiele jest badań oceniających działanie zbilansowanych krystaloidów w kwasicy ketonowej, ale te, które zostały opublikowane, pokazują porównywalne lub lepsze działanie PWE w porównaniu do 0,9% NaCl.
Zobaczymy, jakie zmiany w podejściu do płynoterapii przyniesie przyszłość. Jeśli jednak wśród naszych czytelników znajduje się diabetolog, który zna szczególne pozytywy płynące z zastosowania NaCl w tej konkretnej chorobie, to zapraszamy do komentarza.
Potas
Hipokaliemia jest ważnym efektem ubocznym leczenia pacjenta insuliną. Insulina powoduje przesunięcie jonów potasu do wnętrza komórek i obniża jego stężenie w surowicy. Dlatego powinniśmy regularnie monitorować poziom tego elektrolitu w trakcie leczenia i aktywnie zapobiegać hipokaliemii. Zależnie od poziomu potasu we krwi podawaj:
- <3 mmol/l → 25 mmol/h KCl (we wlewie przez cewnik centralny albo do 2 żył obwodowych), wstrzymaj na godzinę podawanie insuliny,
- 3–4 mmol/l → 15–20 mmol/h KCl,
- 4–5 mmol/l → 10–15 mmol/h KCl,
- 5–5,5 mmol/l → 5–10 mmol/h KCl.
Wodorowęglany
Wodorowęglan sodu jest nieskuteczny i nie powinien być stosowany w leczeniu kwasicy ketonowej. Zdarza się, że wodorowęglany są polecane jako ostatnia deska ratunku, gdy pacjent ma ciężką kwasicę poniżej 7,0 pH. Jednak nawet w tak ciężkim stanie trudno znaleźć dowody na korzyść takiego postępowania. Pamiętajmy, że nawet pacjent z kwasicą 6,9 pH nie musi być pacjentem, który właśnie w tej chwili umiera i wymaga natychmiastowego podniesienia poziomu pH. Należy oczywiście działać jak najszybciej, czyli podać insulinę i płyny, jednak raczej nie warto stosować NaHCO3. Jedyny zysk z wodorowęglanów to czasowy wzrost pH w surowicy. Wodorowęglany jednak nie leczą przyczyny kwasicy, czyli obecności ciał ketonowych i nie poprawiają ostatecznego efektu leczenia. Dodatkowo mogą pogarszać kwasicę wewnątrzkomórkową, a w przypadku dzieci obserwowano także większe ryzyko obrzęku mózgu, gdy w trakcie leczenia wykorzystywano NaHCO3.
My nigdy nie podaliśmy w kwasicy ketonowej wodorowęglanów, a pacjenci nawet z kwasicą poniżej 7,0 pH wychodzili na samej insulinie.
Zapamiętaj na Twój Dyżur
- Kwasica ketonowa to groźne powikłanie cukrzycy typu 1.
- Do leczenia kwasicy ketonowej użyj insuliny, zbilansowanych krystaloidów, chlorku potasu i glukozy.
- Zadaniem insuliny jest zmniejszanie ilości ketonów, hipoglikemia jest efektem dodatkowym.
- W tym przypadku wodorowęglany nie pomagają i nie warto ich używać.
Źródła:
Wpis nie jest obowiązującym standardem naukowym. Został stworzony w oparciu o doświadczenia lekarzy praktyków, piśmiennictwo i wymianę poglądów.

