
Przypadek
Pacjentka lat 75 została przywieziona przez ZRM z powodu uciskającego bólu zamostkowego.
Ból pojawił się godzinę wcześniej i miał dość typowy, stenokardialny charakter.
ZRM wykonał EKG, które wyglądało tak, jak poniżej. Zespół skonsultował wynik EKG z hemodynamistą, który ocenił je jako „niespełniające kryteriów dla STEMI, bez zmian wymagających pilnej interwencji”.
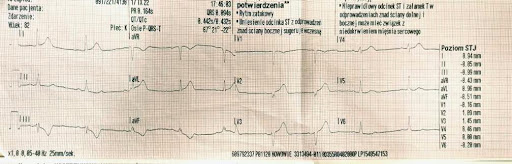
Przy przyjęciu w SOR kobieta była w dość dobrym stanie, bez niestabilności hemodynamicznej. Skarżyła się natomiast na uporczywy ból, obecny pomimo otrzymanej morfiny.
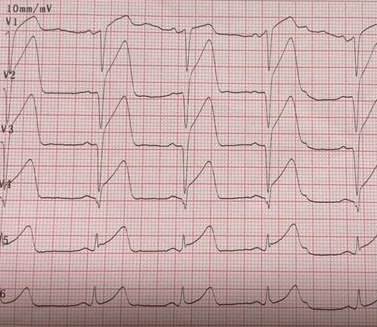
Po przybyciu wykonano kolejne EKG, które wyglądało następująco.
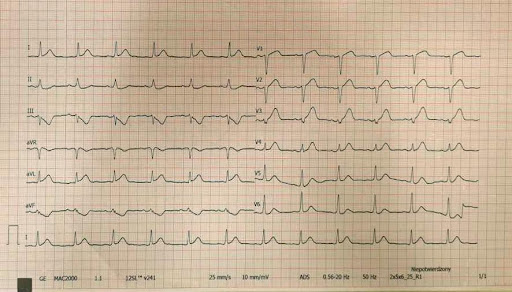
W naszej ocenie spełniało już kryteria uniesienia odcinka ST dla STEMI. Hemodynamista ocenił jednak, że tych kryteriów nie spełnia i zalecił podjęcie decyzji po oznaczeniu troponiny.
Troponina wyniosła 6 pg/ml przy normie 14 pg/ml. Hemodynamista zalecił więc przyjęcie pacjentki na oddział kardiologii z podejrzeniem dławicy i rozważenie koronarografii w kolejnym dniu.
Pobraliśmy jeszcze kontrolną troponinę, a przed wyjazdem na oddział powtórzyliśmy EKG, które wyglądało tym razem w sposób następujący.
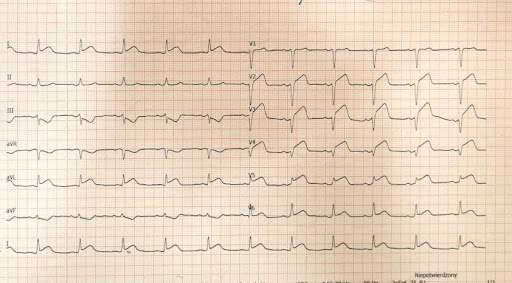
Na podstawie ostatniego EKG ostatecznie rozpoznano u pacjentki uniesienie odcinka ST, a chora jako zawał serca trafiła na pilną koronarografię do pracowni hemodynamiki, gdzie implantowano dwa stenty. Wyjechała z SOR z prawie 2-godzinnym opóźnieniem.
Można dyskutować, na ile interpretacja początkowych zapisów EKG była prawidłowa; my jednak chcielibyśmy zadać inne pytanie. Czy właśnie uniesienie odcinka ST jest jedynym wyznacznikiem, którym powinniśmy się kierować?
STEMI versus OMI
Obecne postępowanie z zawałem serca w uproszczeniu prezentuje się tak:
- zawały serca można podzielić na STEMI i NSTEMI,
- STEMI wymaga jak najszybszego przekazania do pracowni hemodynamiki do udrożnienia zamkniętego naczynia wieńcowego,
- w przypadku rozpoznania NSTEMI zależnie od stratyfikacji ryzyka pacjent może zostać zakwalifikowany do leczenia reperfuzyjnego w ciągu <2 godzin, <24 godzin lub selektywnego.
Podział na STEMI i NSTEMI jest szeroko rozpowszechniony i prawdopodobnie każdy medyk rozumie, na czym on polega. Filozofia takiego dychotomicznego podziału zawałów pomija jednak wiele niuansów, a przez to może być szkodliwa i niestety prowadzi nas w ślepą uliczkę.
Dlatego dzisiaj poruszymy koncepcję nowej filozofii zawału serca, stworzoną przez dr Stephena Smitha i jego zespół. Zamiast podziału zawałów serca na STEMI i NSTEMI proponuje on podział na OMI (occlusive myocardial infarction) i NOMI (non-occlusive myocardial infarction). Ma to na celu zastąpienie obecnie panującego podziału zawałów serca STEMI/NSTEMI na taki, który priorytetyzuje postępowanie zależnie od podejrzewanego stanu tętnic wieńcowych pacjenta.
Na język polski postanowiliśmy przetłumaczyć OMI jako CNW (całkowita niedrożność wieńcowa), a NOMI jako NCNW (niecałkowita niedrożność wieńcowa).
Zaczynajmy!
Niedrożność wieńcowa a leczenie reperfuzyjne
W przypadku całkowitej niedrożności światła naczynia wieńcowego i braku krążenia obocznego mięsień sercowy w ciągu kilku godzin ulega martwicy. Opracowane w ostatnich kilkudziesięciu latach metody leczenia reperfuzyjnego – tromboliza i PCI – pozwalają na udrożnienie naczynia i zapobieżenie temu procesowi. W tych sytuacjach leczenie reperfuzyjne wykazuje bardzo wyraźne zwiększenie przeżywalności i zmniejszenie chorobowości. Zgodnie z zasadą „czas to mięsień” im szybciej wykonana rewaskularyzacja, tym lepsze rokowanie pacjenta.
Leczenie reperfuzyjne pojawiło się pod koniec lat 90. i używano do niego leków fibrynolitycznych. Poszukiwano wówczas narzędzia pozwalającego rozróżnić, którzy pacjenci na tym leczeniu skorzystają, a którzy nie. Tym narzędziem stało się EKG, będące łatwo i powszechnie dostępne, a równocześnie stosunkowo proste w interpretacji. Okazało się, że grupą odnoszącą największe korzyści z leczenia fibrynolitycznego są pacjenci z uniesieniem odcinka ST.
Koncepcja zawałów serca STEMI/NSTEMI powstała właśnie w wyniku tych doświadczeń z trombolizą w pierwszej dekadzie XXI wieku. Wcześniej, w latach 80. i 90., posługiwano się jedynie koncepcją zawału serca bez obecności załamka Q i z obecnością załamka Q. Zdecydowana większość medyków zapytana w roku 1999 nie miałaby nawet pomysłu, co skrót STEMI oznacza.
Uniesienie odcinka ST jest najczęstszą zmianą, występującą w przypadku ostrego zamknięcia naczynia wieńcowego. Według obecnych kryteriów można je zidentyfikować u 70–75% pacjentów, u których dochodzi do takiej stenozy. Z perspektywy lat 2000 wykorzystanie EKG i koncepcja STEMI były najlepszą metodą, którą można było zastosować do kwalifikacji pacjentów do leczenia reperfuzyjnego fibrynolizą.
Dopiero gdy upowszechniono koronarografię i zaczęto regularnie wykonywać obrazowanie naczyń wieńcowych, okazało się, że prawie co trzeci pacjent z całkowitą niedrożnością naczynia wieńcowego, w EKG nie spełnia kryteriów dla STEMI.
Wiemy, że w przypadku STEMI „czas to mięsień”, a im dłużej opóźniania jest PCI, tym gorzej rokuje pacjent. Czy w przypadku pacjentów z zamkniętym naczyniem wieńcowym, ale z zapisem EKG bez uniesienia ST spełniającego odpowiednie kryteria, rokowanie jest inne? Okazuje się, że jest identyczne jak dla tych spełniających kryteria STEMI i ta grupa pacjentów powinna otrzymać takie samo leczenie [1][2].
Natomiast przy obecnym sposobie kwalifikowania do interwencji część pacjentów z całkowitą okluzją tętnicy wieńcowej nie otrzymuje leczenia w odpowiedniej pilności. STEMI wyjeżdża z SOR-u do pracowni w ciągu kilku minut, a pacjenci bez uniesienia odcinka ST często trafiają na koronarografię i PCI dopiero po kilku–kilkunastu godzinach, „na spokojnie”.
STEMI to nie wszystko
Co w takim razie możemy zrobić dla zwiększenia czułości w wykrywaniu całkowitej niedrożności wieńcowej? Jak zidentyfikować te 30% pacjentów, niekwalifikujących się do spełnienia kryteriów uniesienia ST?
Po pierwsze należy zwrócić uwagę na tzw. „ekwiwalenty STEMI”. Są to zmiany w EKG, które może nie wyglądają jak klasyczne uniesienie ST, ale także świadczą o ciężkim niedokrwieniu i wymagają równie pilnego postępowania. Należą do nich:
- nadostry załamek T (fala de Wintera),
- zawał ściany tylnej (obniżenie ST w V1-V3),
- LBBB spełniający kryteria Sgarbossy,
- rozlane obniżenie odcinka ST z uniesieniem w aVR.
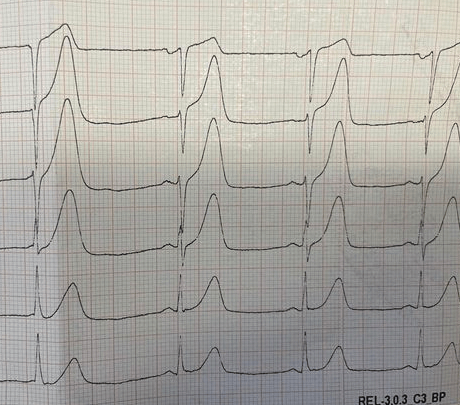
Dodatkowo warto podkreślić, że najczęstszym znaleziskiem elektrokardiograficznym u pacjentów z całkowitą niedrożnością wieńcową, którzy nie spełniają kryteriów STEMI, są pacjenci z obecnym w EKG uniesieniem odcinka ST, jednak zbyt małym, by spełnić kryteria uniesienia. Tak było w przypadku pierwszego EKG (z ZRM) u opisywanej na początku pacjentki, gdzie uniesienie większe niż 1 mm było obecne tylko w jednym odprowadzeniu – aVL.
Czy w drugim EKG odcinek ST spełniał kryteria dla STEMI?
Naszym zdaniem tak, ale zdaniem hemodynamisty – nie. Czy wobec tego jest to jego błąd?
Okazuje się, że niekoniecznie. Różnice pomiędzy interpretacją EKG są częste i podobne przypadki bywają oceniane inaczej przez różnych lekarzy, niezależnie od specjalizacji. Co więcej, ocena uniesienia odcinka ST często jest odmienna przy ocenie tego samego EKG przez tego samego lekarza podczas różnych prób.
Utrudniając sprawę jeszcze bardziej – czy pacjent z CNW może mieć prawidłowe EKG?
Okazuje się, że może i zostało to potwierdzone w retrospektywnych ocenach pacjentów z CNW rozpoznanym w angiografii. Dlatego poza identyfikowaniem pacjentów ze zmianami w EKG należy przede wszystkim wziąć pod uwagę obraz kliniczny. Jeśli pacjent ma objawy ostrego, trwającego niedokrwienia mięśnia sercowego, należy wykonać u niego PCI tak, jak u pacjenta ze STEMI.
Pułapki wynikające ze skupienia się na STEMI/NSTEMI zostały już zauważone przez duże towarzystwa kardiologiczne, które dołożyły dodatkowe zasady dotyczące tego, kto ma otrzymać leczenie pilnie.
Wytyczne European Society of Cardiology (na których bazuje Polskie Towarzystwo Kardiologiczne) z 2020 roku zalecają pilne PCI (<2 h) u pacjentów NSTEMI oraz:
- nawracającym lub opornym bólem w klatce piersiowej,
- zagrażającymi życiu zaburzeniami rytmu serca,
- niestabilnością hemodynamiczną,
- mechanicznymi powikłaniami OZW,
- ostrą niewydolnością serca,
- uniesieniem odcinka ST w aVR i obniżeniem w co najmniej 6 odprowadzeniach.
Niestety to, kiedy NSTEMI wymaga pilnego leczenia, nie jest już powszechnie znane. Często obserwujemy rozbieżność w interpretacji stanu klinicznego i zbyt zachowawcze podejście do takich pacjentów. Dochodzimy do sytuacji, w której chory, nie rozwijając podręcznikowego uniesienia odcinka ST, sam sobie szkodzi.
Być może myślisz teraz, że „to w sumie było łatwe, po prostu źle zinterpretowano EKG. Na pewno lepiej bym sobie poradził/poradziła…”.
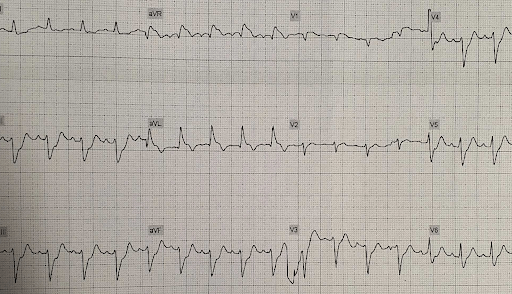
Wróćmy więc na koniec do pacjentki z przypadku i popatrzmy jeszcze raz na jej pierwsze EKG, wykonane przez ZRM. I tym razem załóżmy, że właśnie tak wyglądałby jej zapis przez pierwsze kilka godzin.
Nic się nie zmienia, jest tylko uciążliwy ból w klatce piersiowej i stabilne EKG, interpretowane jako „brak STE spełniającego kryteria dla STEMI”. Dodatkowo pierwsza troponina wynosi 6 pg/dl, a pobrana po godzinie – 40 pg/dl. Czy dla postępowania powinno mieć znaczenie, że nie jest to STEMI, tylko NSTEMI z uporczywym bólem?
Nie! Niezależnie czy na podstawie EKG rozpoznajesz STEMI, czy NSTEMI, pacjentka z uporczywym bólem w przebiegu OZW powinna być podejrzewana o całkowitą niedrożność wieńcową i wymaga pilnego przekazania do pracowni hemodynamiki.
Podsumowanie
STEMI to jeden z najlepiej znanych akronimów w światowej medycynie. Jednak dogmat podziału zawałów serca na STEMI i NSTEMI jest niestety daleki od optymalnego i może prowadzić do opóźnienia właściwego leczenia u chorych, którzy powinni być leczeni pilnie. Finalnie nie chodzi nam przecież o to, by wyselekcjonować pacjentów, którzy mają „brzydkie EKG”. Tak naprawdę chcemy zidentyfikować tych z zamkniętymi naczyniami wieńcowymi i doznających ostrego niedokrwienia mięśnia sercowego, a EKG jest tylko jednym z służących do tego narzędzi. Dlatego potrzebujemy nowego kierunku w zalecanym postępowaniu i w edukacji medycznej. Koncepcja podziału zawałów serca na OMI/NOMI każe nam zaprzestać uporczywego wpatrywania się jedynie w EKG i mocno oprzeć się na całym obrazie klinicznym pacjenta.
Według proponowanych podziałów OMI będziemy podejrzewać u pacjentów z objawami OZW i:
- zmianami w EKG spełniającymi kryteria STEMI,
- uniesieniem ST zbyt małym dla spełnienia kryteriów, jednak z typową prezentacją kliniczną,
- zmianami w EKG będącymi ekwiwalentami STEMI,
- NSTEMI z uporczywym bólem.
Wszyscy pacjenci podejrzani o OMI powinni trafić na koronarografię pilnie.
Koncepcja OMI/NOMI nie jest sprzeczna z aktualnymi wytycznymi. Jest doskonałym uproszczeniem aktualnych zaleceń, które przy podziale STEMI/NSTEMI zawierają wiele gwiazdek, wyjątków i dodatków.
Jako źródło załączamy link bezpośrednio do głównego manifestu doktora Smitha, gdzie znajduje się ponadto kilkadziesiąt załączników do badań naukowych, na podstawie których powstała ta koncepcja. Stephen Smith jest profesorem University of Minnesota, lekarzem medycyny ratunkowej w Hennepin County Medical Center (HCMC) in Minneapolis oraz autorem jednego z najlepszych na świecie FOAMED-owych blogów medycznych Dr Smith’s ECG Blog.
Zapamiętaj na Twój Dyżur
- Całkowita Niedrożność Wieńcowa (CNW lub z angielskiego OMI) to OZW wymagające najpilniejszego leczenia.
- W przypadku CNW większość pacjentów zaprezentuje w EKG uniesienie odcinka ST lub jego ekwiwalent.
- Nawet do 30% pacjentów z całkowitą niedrożnością wieńcową nie spełni kryteriów dla STEMI, co może powodować przedłużanie diagnostyki i opóźnienie pilnego leczenia. Nowy podział na OMI i NOMI ma temu zapobiec.
- Interpretacja EKG nie zawsze jest jednoznaczna, jednak w wątpliwych przypadkach należy mocno oprzeć się na objawach klinicznych. Obecność objawów sugerujących CNW pozwoli nam zakwalifikować pacjenta do pilnej koronarografii, nawet jeśli EKG nie spełnia kryteriów dla STE.
Zapraszamy do darmowego skorzystania z naszej lekcji Ból w klatce piersiowej 1 z kursu Twój Pierwszy Dyżur. Lekcje znajdziecie na naszym demo, z którego możecie skorzystać – tutaj

