Historia prosta, którą wcześniej też widzieliśmy często, a teraz konfrontujemy się z nią kilka razy dziennie.
Pacjent lat 65 przywieziony na SOR z powodu duszności, która pojawiła się nagle godzinę temu.
W badaniu przedmiotowym: wrażenie ogólne krytyczne z silnym wysiłkiem oddechowym. Pacjent ma saturację 80% na masce z rezerwuarem i maksymalnym przepływem tlenu. Kiedy do niego mówisz – otwiera oczy i odpowiada, ale mało logicznie, przerywając z powodu duszności. Jest splątany, podsypiający, ale jednocześnie momentami trochę szarpiący się w łóżku, co wynika właśnie z duszności. GCS oceniono na 12.
Może ma obrzęk płuc, może zaostrzenie POChP, a może COVID-19 – tak czy siak nie jest dobrze. Pacjent umiera i trzeba to szybko naprawić.
W przeszłości u pacjenta z niewydolnością oddechową jedyną możliwością leczenia była intubacja, respiratoroterapia i przyjęcie w OIT.
Ale już nie jest.
Komentarz:
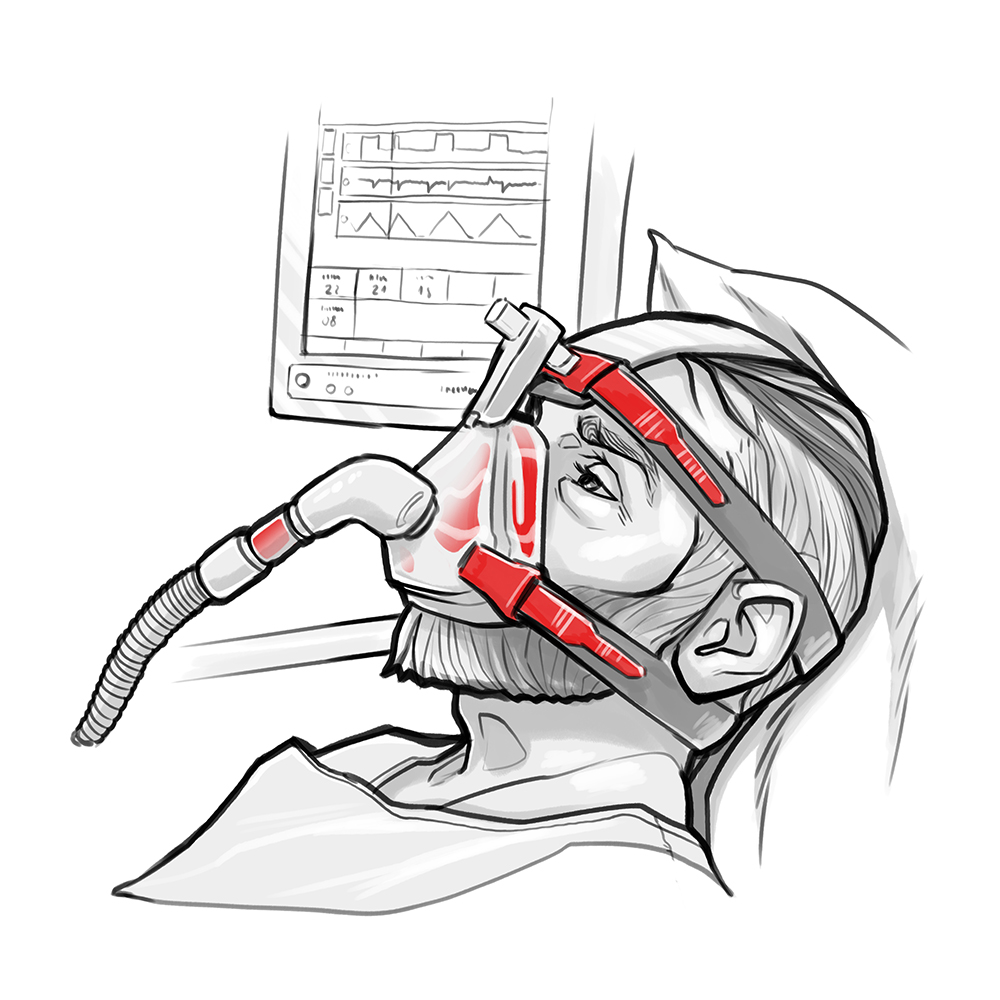
Wentylacja nieinwazyjna (NIV – Non Invasive Ventilation) to wspomaganie spontanicznego oddechu pacjenta poprzez respirator podłączony do specjalnej maski twarzowej.
Jest kilka trybów wentylacji nieinwazyjnej, ale najprostszą i w sumie podobnie skuteczną jak pozostałe jest CPAP (Continuous Positive Airways Pressure), czyli ciągłe dodatnie ciśnienie w drogach oddechowych. Ustawia się wówczas przede wszystkim jeden parametr, który nazywa się PEEP (positive end expiratory pressure), czyli dodatnie końcowe ciśnienie wydechowe.
W CPAP maska przylega do twarzy i nosa pacjenta. Respirator nie generuje oddechów, tylko pompuje ciągle tyle powietrza, aby utrzymać ciśnienie w drogach oddechowych na ustawionym poziomie. Kiedy pacjent robi wydech, powietrze z jego dróg oddechowych wylatuje przez zastawkę na masce, a trochę przez nieszczelności w przylegających do twarzy częściach maski. Natomiast PEEP sprawia, że w drogach oddechowych pacjenta nawet przy wydechu ciśnienie jest cały czas wysokie.
Powietrze, które podaje respirator, może mieć ustawione stężenie podawanego tlenu od zwykłego powietrza do 100%.
Dlaczego jest to korzystne?
Bo utrzymanie ciągłego podwyższonego ciśnienia w drogach oddechowych pozwala na zwerbowanie do oddychania zapadających się przy wydechu pęcherzyków płucnych i oskrzelików. Dodatnie ciśnienie oddechowe utrzymuje małe drogi oddechowe i pęcherzyki cały czas otwarte.
Pacjent oddycha większą objętością płuc i nie musi wykonywać tak dużego wysiłku oddechowego jak na zwykłej tlenoterapii.
A poza tym można mu podać tlen w przepływie blisko 100%, co jest niemożliwe przy prostszych formach tlenoterapii.
Aby przeprowadzić wentylację nieinwazyjną, należy:
- Ustawić respirator na tryb CPAP.
- Ustawić stężenie tlenu – wyjściowo zwykle duże i potem je skręcać zależnie od saturacji pacjenta.
- Ustawić ciśnienie, które chcemy zastosować – zwykle około 10-12 cm H2O.
- Założyć maskę pacjentowi.
- Monitorować pacjenta i cieszyć się wspaniałym rezultatem. 🙂
I tyle. To naprawdę proste i nie wymaga specjalnych umiejętności.
Jakie porady, aby zacząć stosować CPAP?
- Po pierwsze, nie bój się CPAP. Bardzo dużo osób uważa, że wentylacja nieinwazyjna powinna być prowadzona w OIT przez anestezjologów i wymaga szczególnych umiejętności. Ale tak nie jest. To jest proste i w większości przypadków CPAP mógłby prowadzić dowolny Oddział, o ile ktoś monitoruje pacjenta.
- Weź maskę, ustaw respirator, załóż ją sobie na twarz i uruchom tryb CPAP. Przekonasz się, że jest to naprawdę minimalna uciążliwość dla pacjenta i będziesz wiedział, jak zmontować i ustawić sprzęt u pacjenta, kiedy pojawi się taka konieczność.
- Skąd wziąć maskę do CPAP? Kosztują około 100-300 złotych i są wielorazowe. W SOR na jednej masce zwykle udaje się przeprowadzić około 50-100 wentylacji nieinwazyjnych, zanim się zepsuje. Maska do prowadzenia NIV w SOR powinna obejmować zarówno nos, jak i usta.
Ustawienie respiratora jest łatwe – to po prostu dwa proste parametry.
Natomiast warto zastanowić się nad założeniem maski.
Po pierwsze, komu założyć CPAP w SOR?
Najlepiej CPAP działa w kardiogennym obrzęku płuc, bo leczy go przyczynowo. I ci pacjenci na CPAPie naprawdę reagują wspaniale, często w kilkanaście minut wychodzą ze stanu „szykujemy się do intubacji” do stanu „jak tam Pani Genowefo? A dziękuję, dobrze”.
Możesz zastosować CPAP u pacjentów z ostrą niewydolnością serca nawet, jeśli mają akceptowalną saturację na masce z rezerwuarem. Poczują się lepiej, szybciej wyjdą z ostrego okresu choroby.
Pacjenci z POChP są mniej wdzięczni, ale często również CPAP się sprawdza. Musisz mieć przejściówki do zrobienia nebulizacji, a z tym jest często problem. Jeśli pacjent jest w stanie ciężkim i nie idzie na CPAPie, to i tak intubacja pacjenta po prekosygenacji 100% tlenem jest dużo bezpieczniejsza i komfortowa niż po tlenoterapii na maskę z rezerwuarem.
A w COVID-19 CPAP jest jedną z podstawowych metod obok wysokoprzepływowych kaniul nosowych dla pacjentów z niewydolnością oddechową. Rekrutuje pęcherzyki, zmniejsza wysiłek, daje 100% tlenu.
CPAP stosuje się w neonatologii, ale my nie mamy doświadczenia.
Komu nie należy zakładać CPAP?
Osobiście lubimy założyć, tak czy siak, CPAP ze 100% stężeniem tlenu u pacjentów, których intubujemy z powodu niewydolności oddechowej. Bo i tak trzeba kilka minut się przygotowywać, a mamy przynajmniej dobrze natlenowanego pacjenta. No ale nie robimy tego wówczas, żeby kogoś uleczyć.
Natomiast w grupie pacjentów tak zdekompensowanych, że wpadają w bradypnoe – NIV będzie nieskuteczny. Bo CPAP to tylko wspieranie własnego oddechu pacjenta, który w tym przypadku zanika.
Jeśli pacjent jest głęboko nieprzytomny w przebiegu niewydolności oddechowej – NIV raczej też będzie słabym rozwiązaniem. Szczęśliwie tacy pacjenci są rzadcy. A u pacjenta tylko splątanego jak najbardziej można zastosować CPAP. Chociaż wymaga to trochę doświadczenia.
Chcielibyśmy dodać kilka uwag co do techniczego założenia maski:
- Maski są przymocowywane rzepami, zatrzaskami i tak dalej. Lubimy poprosić pacjenta, żeby sobie przytrzymał maskę przy twarzy sam. Wtedy ma trochę mniejszy niepokój, czuje, że kontroluje to, co się dzieje.
- Maskę przykładaj dość szczelnie, ale nie ciasno. Jeśli powietrze wyleci bokiem – nic się nie stanie. I tak wylatuje przez zastawkę. A jak jest zbyt szczelnie – to pacjenta to stresuje i przy duszności może pogarszać współpracę.
- Jeśli pacjent jest niespokojny i dotyka albo chce zrywać z maski – po prostu przypilnuj go przez kilka minut. Powiedz mu, że to jest ważne, żeby ona była. Że za chwilę poczuje się lepiej.
- Jeśli duszność jest silna – możesz dać 2-3 mg morfiny i to zwykle wystarczy, żeby pacjent uspokoił się i doczekał momentu, kiedy NIV go ustabilizuje.
- Pacjenta na CPAPie trzeba obserwować, żeby nie zdjął sobie maski – przede wszystkim kiedy jest jeszcze splątany.
I tyle. Obrzęk kardiogenny można zwykle wyprowadzić szybko i pacjent spokojnie idzie na Oddział Kardiologii lub Wewnętrzny po kilku godzinach.
Jeśli chodzi jednak o COVID-19, taka wentylacja musi być kontynuowana dłużej, zwykle kilka dni. Niestety także tutaj może pojawić się problem z przekazywaniem pacjentów na Oddziały.
A jak pacjent na CPAPie nie idzie? To go intubujesz. Nie będzie gorszy niż przed intubacją.
Zapamiętaj na Twój Dyżur:
- Nie obawiaj się stosować wentylację nieinwazyjną i nie traktuj jej jak procedury stricte z zakresu intensywnej terapii.
I tutaj jeszcze jeden autorski protip. Część masek do CPAP ma końcówkę, która nie pasuje do rury od respiratora. Wówczas my robimy taką złączkę – i działa. 🙂

Wpis nie jest obowiązującym standardem naukowym. Został stworzony w oparciu o doświadczenia lekarzy praktyków, piśmiennictwo i wymianę poglądów.
Komentarzy 3
Dodaj komentarz Anuluj pisanie odpowiedzi
Musisz się zalogować, aby móc dodać komentarz.


Dobry artykuł, wielu medyków pewnie skorzysta. Skorzystają także pacjenci prowadzeni na CPAP. Ciśnienie słupa wody w centymetrach.
Mała uwaga do powszechnie używanego terminu "splątanie" określającego najpewniej w tym przypadku chaotyczną wypowiedź pacjenta. Splątanie, in. zespół amentywny oznacza głębokie jakościowe zaburzenia świadomości. Pacjent w takim stanie nic nam nie odpowie, nie zwróci najprawdopodobniej uwagi na badającego. Będzie wypowiadał całkowicie nielogiczne i niedostosowane słowa – tzw. inkoherencja. Będzie bełkotał coś sam do siebie.
A artykuł jak zwykle świetny i pomocny 🙂
Akurat wczoraj uczyłam się ustawiania trybu CPAP na zajęciach z neonatologii 🙂 pomocny artykuł, dzięki 🙂