
Kolejna fala pandemii i wzrost liczby zakażeń poskutkowała tym, że w grudniu otrzymaliśmy „propozycję nie do odrzucenia”, czyli skierowanie części zespołu z SOR do pracy na nowym oddziale zakaźnym. Poszliśmy krok dalej i zaangażowaliśmy cały zespół lekarski i sporą część zespołu ratowniczo-pielęgniarskiego z SOR-u tak, by jednocześnie obsadzić oba te oddziały i zorganizować pracę tak, jak potrafimy najlepiej. Minęły 2 miesiące naszego działania, które wiele nas nauczyły i chętnie wymienimy się z Wami naszymi doświadczeniami.
Farmakoterapia
Aktualne wytyczne dotyczące zalecanych leków można znaleźć tutaj. A najlepiej podsumowuje je ta grafika.
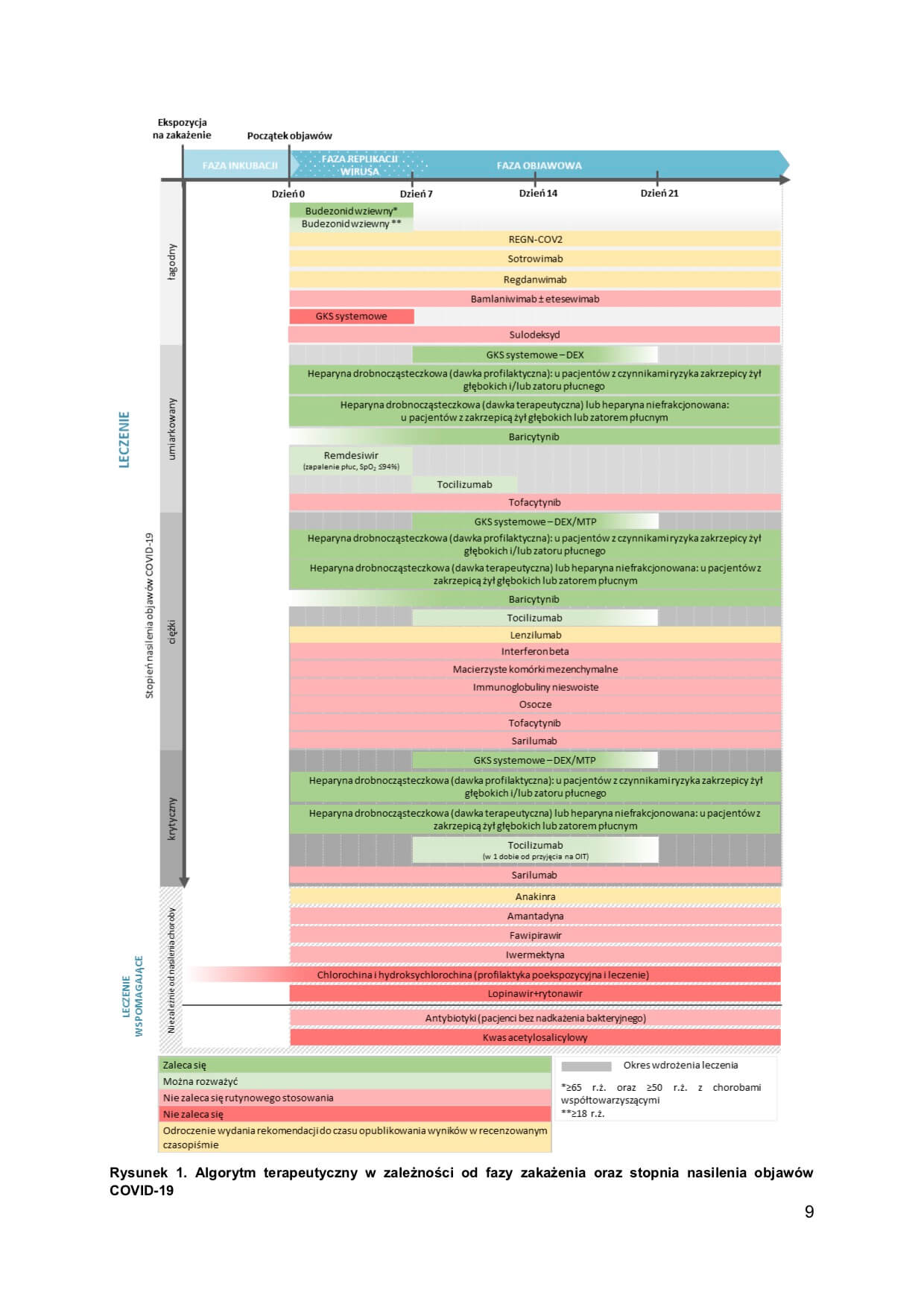
Jak to u nas wyglądało?
Pacjenci trafiali do nas najczęściej po co najmniej 7 dniach od początku objawów.
Podawaliśmy:
- Sterydy
Pacjenci z objawowym C-19 na tlenoterapii otrzymywali od nas deksametazon (8 mg dożylnie lub 6 mg doustnie). W przypadku pacjentów w pierwszym tygodniu choroby nie stosowaliśmy sterydów systemowych lub wyjątkowo stosowaliśmy je razem z remdesivirem.
- Profilaktyka przeciwzakrzepowa
Profilaktykę stosowaliśmy właściwie u każdego, kto nie miał do tego przeciwwskazań. Standardowo enoksaparynę 40 mg 1x dziennie. Gdy mimo tego znacznie rosły poziomy D-dimeru, wykonywaliśmy angio-KT, podwajaliśmy dawkę lub przechodziliśmy na dawki terapeutyczne.
- Remdesivir
Remdesivir włączaliśmy tylko w ciągu pierwszych 7 dni. Większość naszych pacjentów się do niego nie kwalifikowała.
- Tolicizumab
Włączaliśmy u pacjentów wymagających dużej ilości tlenu z wysokim (powyżej 100) poziomem inetrleukiny 6, bez cech infekcji bakteryjnej, po wykluczeniu WZW i HIV.
- Barycytynib
Włączaliśmy u pacjentów z umiarkowanym i ciężkim COVID, bez cech infekcji bakteryjnej (z ujemną prokalcytoniną), po wykluczeniu WZW i HIV, zwykle po pierwszym tygodniu choroby. Jest to dość nowy lek, który stał się popularny w Polsce dopiero podczas obecnej fali zakażeń. Mamy dość dobre doświadczenia, stan kilku pacjentów w trakcie terapii wyraźnie się poprawił. Nie należy łączyć go z tolicizumabem. W ostatnich dniach stosowaliśmy już tylko barycytynib.
- Antybiotyki
Nadkażenia bakteryjne płuc są rzadkie. My stosowaliśmy antybiotyki tylko w przypadku podwyższonej prokalcytoniny lub udowodnionej dodatkowej infekcji bakteryjnej (typu ZUM, róża). Aby nie dopuścić do zakażeń C. Difficile, staraliśmy się unikać antybiotyków, jak tylko można, a każdy pacjent przyjmujący miał włączone probiotyki.
Środki ochronne
O tym jedynie wspomnimy, to znaczy wspomnimy, czego nie używamy. Nie używamy już pełnobarierowych kombinezonów (tych białych „bałwanków” z kapturem). Komfort pracy w nich jest fatalny. Nie używamy także żadnych dodatkowych osłon na nogi. Pamiętajmy, że wirusem nie zarazimy się przez skórę, a brakuje dowodów na to, by kombinezony pomagały nam uniknąć zakażenia. Za to mniejszy komfort naszej pracy powoduje, że staje się ona nie do zniesienia, a my gotując się w kombinezonach, chcemy spędzić z pacjentem jak najmniej czasu i szybko wyjść do strefy czystej pod prysznic. Co więcej, kombinezony i fartuchy z długimi rękawami są doskonałym nośnikiem bakterii pomiędzy pacjentami. Uważamy, że warto stosować tylko tyle ŚOI, ile faktycznie wpływa na nasze bezpieczeństwo. Każda kolejna dodatkowa ochrona zmniejsza komfort i jakość naszej pracy.
HFNC? NIV? Intubacja?
Do tlenoterapii u naszych pacjentów wprowadzaliśmy kolejno:
- maskę z rezerwuarem,
- wysokoprzepływowe kaniule donosowe,
- wentylację nieinwazyjną (głównie CPAP),
- oraz intubację i wentylację inwazyjną.
Najlepiej funkcjonowali nasi pacjenci z kaniulami do wysokoprzepływowej tlenoterapii. Było to dla nich najmniej niewygodne, mogli jeść i pić, nie ściągając tlenu. Gdy ta terapia okazywała się niewystarczająca, włączaliśmy NIV w trybie BiPAP lub CPAP. Staraliśmy się stosować dość niskie ciśnienia, np. dla CPAP zwykle 7 do 12 cmH2O.
Najwięcej kontrowersji i wątpliwości budzi pytanie, kiedy należy wdrożyć intubację i wentylację nieinwazyjną? Kiedy eskalacja terapii ma sens, a kiedy prowadzić pacjentów nadal na wentylacji nieinwazyjnej? Przy pierwszych falach zakażeń często słyszeliśmy o wysokiej śmiertelności intubowanych pacjentów i pojawiały się pomysły, by wentylację nieinwazyjną utrzymywać możliwie jak najdłużej. Z drugiej strony możemy znaleźć zwolenników zupełnie odwrotnego podejścia, którzy sugerują, by intubować pacjenta wcześnie, nawet z pominięciem NIV.
Na razie nie znaleźliśmy jednoznacznych dowodów na to, by strategia wczesnej intubacji była lepsza, jednak naszym zdaniem nadmierne opóźnianie intubacji jest błędem. W naszym oddziale udało nam się osiągnąć kilka sukcesów w terapii przy użyciu samych NIV/HFNC, a pacjenci ostatecznie zostali wypisani do domu lub na rehabilitację oddechową. Jednak było to tylko kilka przypadków, a progresja choroby prowadząca do wdrożenia NIV często postępowała nadal. Co więcej, utrzymywanie wentylacji nieinwazyjnej dłużej niż jeden-dwa dni było trudne, pacjenci źle współpracowali, nie byli w stanie jeść, często pogarszali się w trakcie i ostatecznie i tak kończyli zaintubowani.
Staraliśmy się analizować pacjentów następująco:
- Dobra współpraca pacjenta z NIV/HFNC?
- Dobry efekt NIV/HFNC (spadek wysiłku oddechowego, saturacja powyżej 90%)?
- Znaczne obciążenie chorobowe sugerujące niepowodzenie intensywnej terapii?
- Brak zgody pacjenta na intubację?
Odpowiedź TAK na każde z tych pytań oddalała wizję intubacji. Nie jest to jednak zwalidowana skala, a nasz osąd lekarski.
Wentylacja inwazyjna i intensywna terapia są także koniecznym pomostem do tak zaawansowanych terapii jak ECMO.
Izolacja
Na początku stycznia Maurycy z naszego zespołu z powodu gorszego samopoczucia zrobił sobie test w kierunku SC2, który wyszedł dodatni. Ponieważ grafik oddziałów i tak był napięty, mogło to grozić dużym problemem z obsadą. Mogło, jednak Maurycy zwyczajnie wszedł na „strefę brudną” i pozostał tam przez kolejne 10 dni, by zająć się pacjentami. Zaanektowaliśmy jedną z sal na jedynkę, z biurkiem i osobną łazienką. Dostał wygodniejsze łóżko, półkę w oddziałowej lodówce i miejsce do odbycia całej izolacji. Pomysł był dość ekstrawagancki i obarczony dużym poświęceniem z jego strony, przyniósł jednak szczególnie dobry efekt dla pacjentów. Przez wiele dni z rzędu pod ręką był lekarz, który świetnie znał każdego pacjenta i cały proces diagnostyczno-leczniczy. Każdą decyzję mógł podejmować łatwiej i dobrze rozumiał, co dzieje się z pacjentami. Pomogło to szczególnie przy pacjentach w ciężkim stanie, którzy wymagali dużej ilości nadzoru, poprawiania NIV, zmiany wartości tlenoterapii oraz motywowania do dalszej walki. 70-letnia pacjentka K. dzięki takiej opiece przeszła przez kilkudniowy, ciężki stan na NIV, poprawiając się i po długim pobycie ostatecznie została wypisana w dobrym stanie do domu.
Sam Maurycy też zniósł to dość dobrze. Codziennie miał wsparcie dodatkowych lekarzy. Dodatkowo ktoś wpadł z pizzą, ktoś przyniósł sushi i kawę, dziewczyna podrzuciła czyste ubrania – niczego mu nie brakowało. Jego rekord z tego przedsięwzięcia: 228 h dyżuru w ciągu 10 dni i kilkoro wdzięcznych pacjentów.

Rehabilitacja
Dużym problemem dla nas było obserwowanie tego jak pacjenci, których leczymy, zalegają w łóżkach. Pacjenci, którzy początkowo byli zbyt osłabieni chorobą, żeby samodzielnie wstać, po kilku dniach leżenia bez ruchu byli w jeszcze gorszym stanie, nawet jeśli farmakoterapia i tlenoterapia działały prawidłowo. Doniesienia z innych oddziałów zakaźnych w Polsce i za granicą mówiły wprost – rehabilitacja pacjentów (także w stanie ciężkim, na NIV i HFNOT) poprawia ich rokowanie.
Na naszym oddziale nie było rehabilitantów, więc postanowiliśmy wziąć sprawy w swoje ręce. Zaprosiliśmy rehabilitanta z oddziału neurologii celem przeszkolenia nas w zakresie podstawowej rehabilitacji i sami zaczęliśmy ćwiczyć z pacjentami. Ściągnęliśmy na oddział balkoniki, zestawy do ćwiczeń oddechowych i rowerki stacjonarne. Codziennie po obchodzie staraliśmy się poświęcić czas na uruchamianie pacjentów i ćwiczenia. Poprawiło to ich samopoczucie i mobilność. Nasze ogólne wrażenie kliniczne również było lepsze, a pacjenci wypisywani do domu byli bardziej samodzielni. Zdecydowanie polecamy.

Wnioski
Oddziały dla pacjentów z COVID-19 powstały w Polsce jak grzyby po deszczu – liczba łóżek dla pacjentów zakaźnych została znacznie zwiększona z miesiąca na miesiąc. Jednak nadal brakuje stałych zespołów do obsady takich oddziałów, a gdy tylko liczba zakażeń niebezpiecznie wzrasta, organizuje się nagle nowe oddziały i nowych lekarzy do zajmowania się pacjentami zakaźnymi.
Pisząc ten artykuł, chcieliśmy podzielić się z Wami naszymi doświadczeniami, ale także zapytać o Wasze. Na pewno wielu z Was pracuje lub pracowało na oddziałach z COVID-19. Opowiedzcie w komentarzach, jak przebiega u Was leczenie? Jaki komfort pracy macie na swoich oddziałach? Jakie macie doświadczenia z nowymi lekami i wentylacją nieinwazyjną? Czy prowadzi się u Was rehabilitację? Kiedy decydujecie się na intubację pacjenta?
Jak widzicie, w tym wpisie mamy do Was wiele pytań. Brakuje nam dyskusji i wymiany wiedzy między oddziałami, dlatego czujcie się zaproszeni do dzielenia się swoją wiedzą w komentarzach pod artykułem.
Wpis nie jest obowiązującym standardem naukowym. Został stworzony w oparciu o doświadczenia lekarzy praktyków, piśmiennictwo i wymianę poglądów.

