72-letnia kobieta została przywieziona na nasz oddział z powodu osłabienia. Jest splątana. Według córki od dwóch dni ma nudności i odmawia przyjmowania pokarmów i płynów.
W ostatnich dniach przyjmowała ketoprofen z powodu bólu kostnego – przynajmniej kilka tabletek dziennie. Poza tym przyjmowała m.in. peryndopryl i preparaty potasu. W wywiadzie niewydolność nerek.
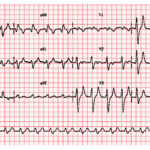
EKG – miarowa tachykardia 100/min z szerokimi zespołami QRS tworzącymi z załamkiem T charakterystyczną sinusoidę.
Diagnostyka laboratoryjna
potas – 9,1 mmol/litr
kreatynina – 11,5 mg/dl
mocznik – 260 mg/dl
pH – 7,11
HCO3 – 9,5mmol/l
Pacjentka otrzymała od nas 1 g chlorku wapnia, ciągłą nebulizację z salbutamolu (10 mg), pompę 50 ml 20% glukozy + 15j insuliny oraz litr roztworu NaHCO3 – 160 meq plus 1000 ml glukozy 5%.
W międzyczasie założyliśmy cewnik Sheldona i umówiliśmy pacjentce dializę.
Jeszcze przed dializą kontrolny potas – 6,9 mmol/litr.
Zaburzenia gospodarki potasu to bardzo częsty problem i pewnie każdy z Was miał takiego pacjenta już w tym miesiącu. Podsumujmy sobie kilka ważnych faktów dotyczących tego pierwiastka:
EKG
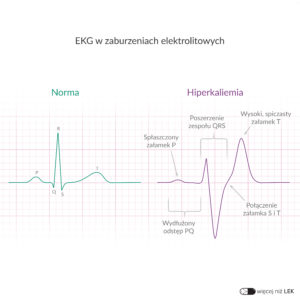
W hiperkaliemii najbardziej boimy się zaburzeń rytmu serca. Wraz ze zwiększaniem stężenia potasu możemy obserwować charakterystyczne zmiany w zapisie EKG:
- szpiczaste załamki T,
- wydłużenie odstępu PR,
- zanik załamków P, poszerzenie QRS,
- dalsze poszerzanie QRS, które razem z T tworzą sinusoidę,
- bradykardię, migotanie komór czy PEA.
Towarzysząca ONN?
Zdrowe nerki prowadzą efektywną gospodarkę potasem i nawet zwiększona podaż czy kwasica nie prowadzą zwykle do wysokiej hiperkaliemii, dopóki nerki są wydolne. Większość niebezpiecznych hiperkaliemii to dodatkowo nałożona niewydolność nerek, którą należy zdiagnozować i znaleźć jej przyczynę.
Jak możemy takiego pacjenta leczyć?
Działamy, stymulując do wydalania potasu i przesuwania go z surowicy do przestrzeni wewnątrzkomórkowej. Co możemy zrobić:
- Insulina – podajemy w mieszaninie około 1 jednostki na 3-4 gramy glukozy. 10 jednostek insuliny może obniżyć poziom potasu o 0,5-1mmol/litr w ciągu 30 minut. Odpowiedź jest różna u pacjentów, a głównym powikłaniem jest hipoglikemia – częste badanie glikemii jest obowiązkiem. Jeśli planujemy dodatkową płynoterapię, to my wolimy dać mniejszą objętość bardziej stężonej glukozy, aby nie przelać pacjenta.
- Wapń – pod postacią glukonianu wapnia lub chlorku. Jego rola jest głównie kardioprotekcyjna, jeśli nie ma żadnych zaburzeń rytmu serca i zmian w EKG, to nie ma zysku z jego podawania. Jego działanie utrzymuje się około godziny. Jeśli jego działanie się skończy lub jedna dawka nie wystarczy, można podawać kolejne. Hiperkalcemia nadal jest mniej groźna niż hiperkaliemia.
- B-mimetyki – agoniści receptorów adrenergicznych również stymulują przechodzenie potasu do wewnątrz komórek – jednak ten efekt jest dość słaby i tymczasowy. My stosujemy zwykle salbutamol w ciągłej nebulizacji. Czasem gdy pacjent wymaga dożylnych katecholamin, wybieramy adrenalinę – zwłaszcza w bradykardii w przebiegu hiperkaliemii.
- Diuretyki – jeśli tylko pacjent produkuje mocz, to warto użyć. My stosujemy furosemid w bolusach, a jeszcze lepiej w pompie. Niestety diuretyki działają wolno i przydają się świetnie w bezobjawowej hiperkaliemii, gdy mamy dużo czasu na wyrównanie pacjenta. Zysk jest taki, że usuwamy potas, zamiast go tylko przesuwać do komórek. Gdy pacjent efektywnie produkuje mocz, należy prowadzić wymienną płynoterapię dla uzupełnienia traconych płynów (polecamy nasz wpis https://twojdyzur.pl/plynoterapia).
- Wodorowęglany – jeśli hiperkaliemii towarzyszy kwasica metaboliczna (NAGMA lub mocznicowa), to działają bardzo dobrze. Izotoniczne wodorowęglany (4x20meq na 500 ml glukozy 5%) u takich pacjentów są płynoterapią z wyboru – uzyskujemy wyrównanie kwasicy, przesunięcie potasu do komórek, stymulację wydalania potasu przez nerki i rozcieńczenie jego stężenia w surowicy. Wodorowęglany warto rozcieńczać – podanie stężonego NaHCO3 w bolusie nie obniża potasu. Każdy płyn hiperosmolarny powoduje wzrost kaliemii, więc dwa efekty – alkalizujący i osmolarny znoszą się wzajemnie.
W przypadku kwasicy trudno uzyskać spadek kaliemii bez leczenia kwasicy.
- Dializa – jedyna daje naprawdę dobry i szybki efekt. W przypadku ciężkiej i objawowej hiperkaliemii organizuj dializę jak najszybciej. My sami zakładamy cewniki do dializ, jednak w razie potrzeby wesprze Cię anestezjolog.
- Leki wiążące potas w świetle jelita – sulfonian polisterynu – można podawać doustnie i doodbytniczo, a efekt obserwujemy po około 6 h. W naszej praktyce właściwie tego nie stosujemy – efekt jest zbyt późno i trudno przewidzieć, jak silny będzie.
U każdego pacjenta z ciężką hiperkaliemią stosujemy kilka metod naraz. Błędem jest podać insulinę i czekać na efekt, zanim podejmiemy kolejne działania. W ciężkiej hiperkaliemii od razu wytaczamy wszystkie działa, które można zastosować u danego pacjenta.
Pamiętaj jeszcze, że często występuje hiperkaliemia rzekoma z powodu błędu laboratoryjnego. Powtórz badanie, gdy wynik elektrolitów nie pasuje do całego obrazu pacjenta.
Zapamiętaj na Twój Dyżur
- Ciężkiej hiperkaliemii zazwyczaj towarzyszy niewydolność nerek – może dializa?
- Farmakologiczne metody obniżania poziomu potasu w pojedynkę nie wystarczają w ciężkiej hiperkaliemii, dlatego od razu stosuj kilka metod naraz.
- Hiperosmolarne płyny podwyższają poziom potasu.
- Jeśli występuje kwasica, trzeba ją leczyć, inaczej leczenie samej kaliemii może się nie udać.
Wpis nie jest obowiązującym standardem naukowym. Został stworzony w oparciu o doświadczenia lekarzy praktyków, piśmiennictwo i wymianę poglądów.
Komentarz 1
Dodaj komentarz Anuluj pisanie odpowiedzi
Musisz się zalogować, aby móc dodać komentarz.


My stosujemy wodorowęglany w dożylnym wlewie kroplowym w postaci rozcieńczonej 5% roztworem glukozy w stosunku 1 : 1. Czy ma to jakieś znaczenie? Nie wiem. Przynajmniej zgodnie z CHPL. Pozdrawiam.