W upalny, lipcowy dzień na SOR trafia mężczyzna lat 45 przywieziony przez ZRM z powodu zaburzeń świadomości.
Wcześniej pracował przy montażu szklarni. Jego koledzy podali, że od rana pracowali w słońcu, a sam pacjent dodatkowo był wewnątrz konstrukcji, gdzie było jeszcze cieplej niż na zewnątrz. W pewnym momencie zauważyli, że mężczyzna zaczął się zachowywać nietypowo – był nieporadny i nie radził sobie z narzędziami. Gdy do niego zagadywali, nie odpowiadał, tylko mamrotał pod nosem. W pewnym momencie zaczął się zataczać i wymiotować. Weszli do konstrukcji, by zabrać go na zewnątrz i stwierdzili, że jest splątany.
Na SOR pacjent był przytomny, ale dalej majaczący i podsypiający. Jego skóra w dotyku była sucha i gorąca. Temperatura głęboka zbadana w odbycie wynosiła 40.0 stopni Celsjusza.
Założyliśmy dwa wkłucia do dołów łokciowych, na które podaliśmy 2 x 500 ml zimnych krystaloidów (temp. 4 st.). Rozebraliśmy pacjenta i na jego klatce piersiowej i brzuchu ułożyliśmy zimne kompresy zrobione z namoczonej ligniny. Dookoła głowy i dookoła szyi założyliśmy mokry kompres namoczony krystaloidem z lodówki (4 st C.). Kompresy i okłady zmienialiśmy co 5 minut i dodawaliśmy dodatkowe płyny dożylnie.
Po około pół godzinie temperatura głęboka ciała pacjenta wynosiła już 38.5 st., a kontakt z pacjentem się poprawił. Chory był przytomny, zorientowany co do własnej osoby, ale zgłaszał ból głowy i nudności. Pamiętał, że czuł się źle w trakcie pracy, ale niewiele mu jej zostało do końca, więc nie chciał przerywać.
Obecne lato nie rozpieszcza – mamy rekordy temperatury w Polsce i w Europie. Niestety pacjenci często nie rozumieją, jak niebezpieczne potrafi być ciepło. Długa ekspozycja na ciepło może doprowadzić do udaru cieplnego, który niesie ze sobą wysokie ryzyko uszkodzenia układu nerwowego i zgonu.
Definicja i objawy
Do zdiagnozowania udaru cieplnego potrzeba:
- wywiadu ekspozycji na ciepło lub wysiłku fizycznego w gorących warunkach,
- podwyższonej temperatury ciała (nie ma sztywnej granicy, choć źródła podają zwykle 40 st. C. temperatury głębokiej),
- zaburzeń neurologicznych – splątania, zaburzeń zachowania, zaburzeń świadomości, napadu drgawek, nudności, bólu głowy,
- wykluczenia innych chorób, które mogą objawiać się gorączką i splątaniem.
W przypadku ekspozycji na zwiększone ciepło nasz organizm uruchamia mechanizmy chłodzące poprzez pocenie i parowanie. Jednak długa ekspozycja na silne ciepło oraz odwodnienie powoduje, że mechanizmy regulujące nie dają rady i temperatura ciała rośnie. Szczególnie w przypadku dużej wilgoci otoczenia chłodzenie poprzez odparowywanie potu jest nieefektywne. W przypadku udaru cieplnego często ostatecznie dochodzi do zahamowania pocenia, a pacjenci mają w badaniu skórę gorącą i suchą.
Wyróżnia się dwie drogi prowadzące do udaru cieplnego. Jedną jest sama ekspozycja i przebywanie w gorącym miejscu, drugą jest udar z wysiłku wynikający z nasilonej produkcji ciepła podczas aktywności fizycznej, zwykle także w upalnych warunkach (typowym przykładem są biegi długodystansowe przy upalnej pogodzie).
Natomiast, co warto podkreślić, w hipertermii i udarze cieplnym nie mają znaczenia mechanizmy wzrostu temperatury zależne od podwzgórza, takie jak występują w gorączce infekcyjnej. Dlatego użycie leków przeciwgorączkowych w udarze cieplnym kompletnie mija się z celem.
Diagnostyka
Przy podejrzeniu udaru cieplnego pacjent wymaga zbadania:
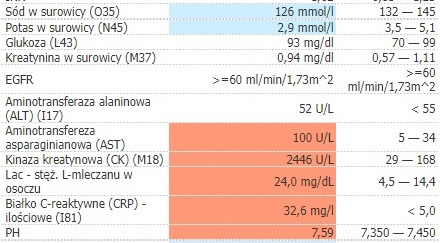
- temperatury ciała (wraz z dalszym, ciągłym monitorowaniem),
- elektrolitów – często występują zaburzenia sodu, potasu, a czasem także wapnia,
- kinazy kreatynowej – często dochodzi do rozpadu mięśni (kinazę warto kontrolować także w kolejnych dniach),
- kreatyniny – do oceny funkcjonowania nerek,
- AST oraz ALT – często dochodzi do uszkodzenia wątroby i uwolnienia aminotransferaz do surowicy,
- glikemii,
- markerów zapalnych – do diagnostyki różnicowej.
Nie ma testów specyficznych dla udaru cieplnego, więc każdy pacjent wymaga skrupulatnej diagnostyki różnicowej, a podwyższona temperatura ciała i splątanie wchodzą w spektrum wielu groźnych chorób. Na naszej liście zdecydowanie powinny się znaleźć infekcje (sepsa!) ze szczególnym zwróceniem uwagi na ZOMR. Warto rozważyć tomografię komputerową, a także punkcję lędźwiową. Poza infekcjami warto rozważyć toksodromy lekowe jak neuroleptyczny czy serotoninergiczny oraz zatrucie stymulantami jak MDMA czy amfetaminą.
Leczenie
Zaczynamy od rozebrania pacjenta. Niezależnie od dalszych metod chłodzenia ubrania nie będą naszym sprzymierzeńcem.
Następnie wprowadzamy chłodzenie i uzupełnianie płynów.

Bardzo skuteczne są zimne płyny, np. krystaloidy w temperaturze kilku stopni (czyli trzeba zawczasu schować kilka butelek do lodówki). Taka chłodząca płynoterapia od razu zmniejsza temperaturę wewnątrz ciała i schładza ważne narządy. Zwykle zimne krystaloidy stosujemy na początku – podajemy około 1000 ml, a gdy temperatura pacjenta spadnie, dalej prowadzimy płynoterapię płynami w temperaturze pokojowej. Ilość podanych płynów dostosowujemy do pacjenta, jednak często deficyt wody jest duży i pacjenci ostatecznie wymagają sporych objętości – rzędu 30-60 ml/kg.
 Drugim ważnym aspektem jest chłodzenie zewnętrzne. Najskuteczniejszą metodą chłodzenia jest wsadzenie pacjenta do wanny z wodą i lodem (skuteczniejsze niż sam lód) – doprowadza to do utraty około 0,2st. C./min. W warunkach polowych możemy pacjenta umieścić w dowolnym zbiorniku z wodą, czyli nawet umieścić w jeziorze. Jeśli nie mamy wanny, to ekipa ze zdjęcia użyła… białego, dużego, wodoodpornego, rozpinanego od góry worka. I w nim umieściła pacjenta wraz z lodem i wodą. Alternatywą jest polewanie pacjenta wodą lub okładanie skóry pacjenta mokrymi, zimnymi kompresami.
Drugim ważnym aspektem jest chłodzenie zewnętrzne. Najskuteczniejszą metodą chłodzenia jest wsadzenie pacjenta do wanny z wodą i lodem (skuteczniejsze niż sam lód) – doprowadza to do utraty około 0,2st. C./min. W warunkach polowych możemy pacjenta umieścić w dowolnym zbiorniku z wodą, czyli nawet umieścić w jeziorze. Jeśli nie mamy wanny, to ekipa ze zdjęcia użyła… białego, dużego, wodoodpornego, rozpinanego od góry worka. I w nim umieściła pacjenta wraz z lodem i wodą. Alternatywą jest polewanie pacjenta wodą lub okładanie skóry pacjenta mokrymi, zimnymi kompresami.
Zwykle stosujemy kompresy o temperaturze zimnej wody z kranu (o temperaturze kilkunastu stopni) i często je zmieniamy (co jest według nas wystarczająco skuteczne i najłatwiej dostępne w naszych warunkach).
Nie stosujemy natomiast okładów z samego lodu. Lód potrafi spowodować miejscowe odmrożenie skóry, a nadmierne schłodzenie powłok powoduje drżenia mięśni, które będą chciały w ten sposób produkować ciepło.
Natomiast już woda z lodem ma temperaturę 0 stopni Celsjusza, daje mniejsze ryzyko odmrożeń i daje dużo większą powierzchnię kontaktu ze skórą pacjenta, a tym samym skuteczne chłodzenie.
Warto na takiego pacjenta także skierować nawiew powietrza (najlepiej porządny wiatrak), co w połączeniu z polewaniem wodą dodatkowo zwiększy utratę ciepła.
Możemy się także spotkać z zaleceniami, by umieścić worki z lodem w pachwinach i pod pachami. Nie jest to zupełnie bez sensu, jednak lepiej użyć worków z wodą i lodem (mniejsze ryzyko miejscowych odmrożeń) i nie może to być jedyna metoda chłodzenia, ponieważ jej skuteczność jest raczej niska.
Aktywnie chłodzimy pacjenta do uzyskania temperatury 38-38.5 st., po czym zaprzestajemy, aby nie przesadzić i nie spowodować hipotermii.
Warto zwrócić uwagę, że łatwej pacjenta ochłodzić, niż ogrzać. Chłodne płyny i chłodzenie zewnętrzne pacjenta z hipertermią są dużo skuteczniejsze niż podawanie ciepłych płynów i ogrzewanie z zewnątrz pacjenta w hipotermii. Dlatego w przypadku udaru cieplnego nie stosuje się płukania pęcherza, płukania żołądka, czy jeszcze bardziej inwazyjnych metod jak płukanie jamy otrzewnej i opłucnej.
W międzyczasie leczymy także zaburzenia elektrolitowe – bardzo często będziemy obserwować hiponatremię i hipo- lub hiperkaliemię. Często występuje także rabdomioliza, ale leczy się ją głównie intensywną płynoterapią, którą na tym etapie już prowadzimy.
W szczególnie ciężkich przypadkach pacjent może wymagać sedacji i intubacji. Jeśli zdecydujesz się na RSI, z leków zwiotczających lepszym wyborem będą leki niedepolaryzacyjne, unikalibyśmy suksametonium.. Dodatkowo użycie długo działających leków zwiotczających zapobiegnie drżeniom mięśni i ułatwi zmniejszanie temperatury.
Lżejsi pacjenci
W tym roku naszym pacjentom temperatura szczególnie daje się we znaki. Oprócz ciężkich przypadków (które na szczęście trafiają się rzadko), trafia do nas wielu pacjentów z łagodnymi objawami – głównie z osłabieniem, bólami głowy i nudnościami. Zwykle nie wymagają hospitalizacji, choć czasem warto sprawdzić poziom elektrolitów czy kinazy kreatynowej. Wypisując takich pacjentów, zalecamy kilkudniowy odpoczynek, zwolnienie z pracy, unikanie upałów i spożywanie dużych ilości wody. Warto zalecić unikanie czystej wody i dodawanie do wody elektrolitów lub nawadnianie napojami izotonicznymi – jest to najlepsza forma prewencji hiponatremii.
Zapamiętaj na Twój Dyżur
- W przypadku pacjenta z wysoką temperaturą ciała, po ekspozycji na ciepło i z objawami neurologicznymi rozważ udar cieplny.
- W udarze cieplnym leki przeciwgorączkowe są nieskuteczne.
- Do leczenia należy schłodzić pacjenta – odsłoń skórę, polej pacjenta wodą, zastosuj chłodne okłady, podaj zimne krystaloidy.
- Aktywnie chłodzimy tylko do temperatury 38-38,5 st. i później przestajemy. Dalsze intensywne chłodzenie może wywołać hipotermię.
- Często w wyniku hipertermii występują zaburzenia elektrolitowe i rabdomioliza– diagnozujemy je i leczymy.
Źródła:
- NEJM – Heatstroke Yoram Epstein, Ph.D. and Ran Yanovich, Ph.D
- IBCC – Hyperthermia & heat stroke
- A body bag can save your life: a novel method of cold water immersion for heat stroke treatment – to także źródło zdjęcia
- Wilderness Medical Society Clinical Practice Guidelines for the Prevention and Treatment of Heat Illness: 2019 Update

